Ne soigner que ceux qui guériront seuls : les derniers résultats de Raoult
Maxence est interne en médecine générale et doctorant en sciences médicales à l’Université de Liège. Son sujet de thèse porte sur le concept de syndémie et en quoi il peut permettre de mieux comprendre et lutter contre les infections sexuellement transmissibles chez les hommes ayant des rapports sexuels avec d’autres hommes.
Il est l’auteur d’un premier billet HYDROXYCHLOROQUINE ET COVID-19 : LA MÉTHODE RAOULT NE NOUS AIDE PAS sur les deux premières études publiées par l’équipe Raoult. Je lui ai demandé s’il voulait bien continuer le travail sur la dernière allégation à propos d’une efficacité de 91% du protocole marseillais.
Acermendax
Préambule
Ce papier fait suite à l’article portant sur les deux premières études marseillaise concernant l’usage de l’hydroxychloroquine (HCQ) en combinaison avec l’azithromycine (AZ) dans le traitement du COVID-19. Toutefois, avant de passer en revue ce tableau, il me semblait pertinent de revenir sur la mortalité du COVID-19 et son impact psychologique.
Le COVID-19 a pris possession de notre imagination
Lors d’une garde, j’ai récemment dû annoncer une suspicion de COVID-19 à une jeune patiente. Moins de quarante ans, aucun facteur de risque et des symptômes mineurs compatibles avec un gros rhume de saison. Lorsque la nouvelle tombe, la patiente fond en larmes. Elle a peur de mourir et ne veut pas laisser son fils seul au monde. J’ai passé le quart d’heure suivant à la consoler et à lui expliquer que ça allait bien se passer et qu’à son âge, les chances pour que ça tourne mal étaient vraiment faibles. Cette expérience m’a rappelé un paragraphe de l’excellent livre de Siddhartha Mukherjee[1] : « « Si un homme meurt », écrivit un jour William Carlos Williams, « C’est parce que la mort a d’abord pris possession de son imagination. » La mort avait pris possession de l’imagination de mes patients ce mois et ma tâche était de la reposséder. C’est une tâche presque impossiblement difficile à décrire, une opération bien plus délicate et complexe que l’administration d’un médicament ou la réalisation d’une opération chirurgicale. Il était facile de reposséder l’imagination avec de fausses promesses mais beaucoup plus difficile de le faire avec des vérités nuancées. Il s’agissait d’un acte exquis de mesures répétées ; gonfler et dégonfler un respirateur psychologique avec de l’oxygène. Trop de « repossession » et l’imagination enflait pour se changer en illusion. Trop peu, et cela pouvait asphyxier l’espoir. » (traduction personnelle)
Le COVID-19 a pris possession de notre imagination collective, et l’exceptionnalité des mesures actuelles renforce cette emprise. En étant informé chaque jour sur les décès de la veille et la détresse bien réelle en milieu hospitalier ou en maison de repos, nous nous focalisons sur un aspect spécifique de la maladie et la perception du COVID-19 devient sa propre entité, parfois très déconnectée d’une réalité dont notre connaissance reste encore parcellaire. Or, s’il est vrai que le COVID-19 est plus mortel et plus contagieux qu’une grippe saisonnière, voir cette maladie comme un fléau mortel n’est pas avéré et risque de fausser notre jugement.
En effet, un concept central de la médecine est la balance entre les bénéfices et les risques d’une intervention. Surestimer la gravité de la maladie pourrait nous faire accepter ou promouvoir des interventions aux bénéfices maigres et/ou aux risques disproportionnés. Bien comprendre cela est indispensable pour étudier critiquement le protocole de Marseille.
Balance bénéfices-risques et usage compassionnel
On parle d’usage compassionnel pour se réfèrer à l’emploi d’un médicament non approuvé dans des cas où la survie du patient est de toute manière mise à mal à court termes. Popularisé grâce au militantisme d’ACT-UP dans la lutte contre le SIDA et surtout utilisé en oncologie actuellement[1], elle a tout son sens dans ces contextes. Lorsque l’on sait que le patient n’en a plus que pour quelques semaines et que tout ce qu’on a essayé a échoué, il devient licite, si le patient est d’accord, de tester des médicaments dont on ne connait pas encore l’efficacité ni la sûreté réelle. Après tout, que reste-t-il à perdre ?
Toutefois, le COVID-19, contrairement à la perception que l’on peut en avoir, n’est ni un cancer ni le SIDA. La majorité des patients ont des formes légères ou sont asymptomatiques et il serait totalement aberrant de donner un protocole expérimental à des patients asymptomatiques ou présentant un simple rhume ou un léger état grippal. Nous sommes ici face à un problème de narratif : le protocole marseillais, d’après ses concepteurs, devrait être donné le plus tôt possible pour éviter la survenue de complication. Si l’intention est parfaitement louable, en revanche nous n’avons pas la preuve que ce protocole fonctionne.
Se focaliser sur l’idée de ne pas attendre d’être en réanimation mais de commencer à prendre le traitement dès les premiers symptômes donne une image faussée de l’histoire naturelle de la maladie. Comme si, sans traitement, l’évolution vers les soins intensifs était la possibilité la plus probable. Ce n’est pas le cas, comme nous développerons dans le point suivant. Or, il faut en revenir à la balance bénéfices risques : est-il licite de donner une combinaison de médicaments connus pour provoquer des arrêts cardiaques lorsqu’ils sont utilisés ensemble[2] pour traiter une maladie bénigne ? En dehors du climat de peur actuel, qui accepterait que son médecin lui prescrive un tel traitement pour un rhume ou un mal de gorge ?
La mortalité réelle du COVID-19
Pour rassurer la patiente lors de ma garde, je lui ai expliqué dans des termes simples les statistiques de mortalité de sa tranche d’âge afin qu’elle ne sente plus une épée de Damoclès planer au-dessus de sa tête. Cela me semble également nécessaire, à la fois pour replacer la discussion dans la réalité mais également parce que, faute d’un groupe contrôle, cela permettra de mettre en perspective les derniers résultats marseillais.
Déterminer le vrai taux de létalité d’une pandémie est impossible en plein milieu de ladite pandémie. En effet, on ne connait pas avec certitude le nombre réel de patients décédés et, encore moins, le nombre de patients réellement atteints. Le mieux que l’on puisse faire, ce sont des estimations et celles-ci ne sont pas aisées. Pour commencer, il faut distinguer le « case fatality ratio » que l’on pourrait traduire par « taux de létalité par cas » et l’ «infection fatality ratio », que l’on pourrait traduire par « taux de létalité par infection ».
- Le taux de létalité par cas correspond au pourcentage d’individus avec des symptômes ou une maladie diagnostiquée qui vont finir par mourir de la maladie. Dans des pays comme la France ou la Belgique, ce nombre est grandement surestimé car, faute de réactifs, ce sont les cas les plus sévères qui bénéficient généralement d’un diagnostic.
- Le taux de létalité par infection correspond au pourcentage de tous les individus infectés qui vont mourir de la maladie. Quand on parle de tous les individus infectés, on parle donc également des individus asymptomatiques et des individus qui n’ont pas été dépistés.
La figure ci-dessous illustre bien l’aspect d’iceberg du COVID-19 dont nous ne voyons en France et en Belgique qu’une faible proportion, celle des cas les plus sévères devant se rendre à l’hôpital, tel un iceberg dont on n’aperçoit que la partie émergée. Calculer un taux de létalité à partir de ces cas connus sera donc trompeur, puisque ce sont hélas les cas qui ont le plus de chance de décéder. Pour dire les choses simplement, si on pense qu’il n’y a que 100 malades et que 20 meurent, le taux de mortalité est élevé. S’il y avait en réalité 1000 personnes infectées pour le même nombre de morts, ce taux de mortalité serait bien moindre.
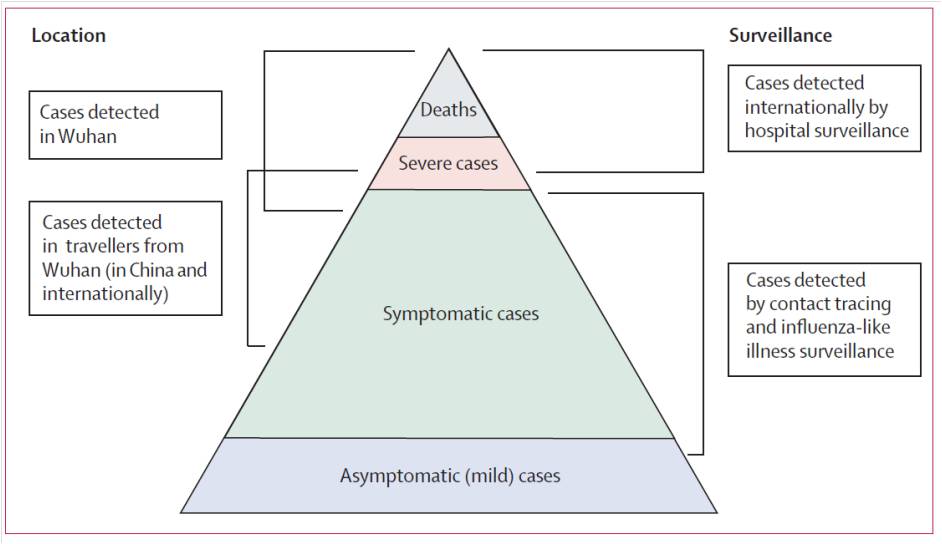
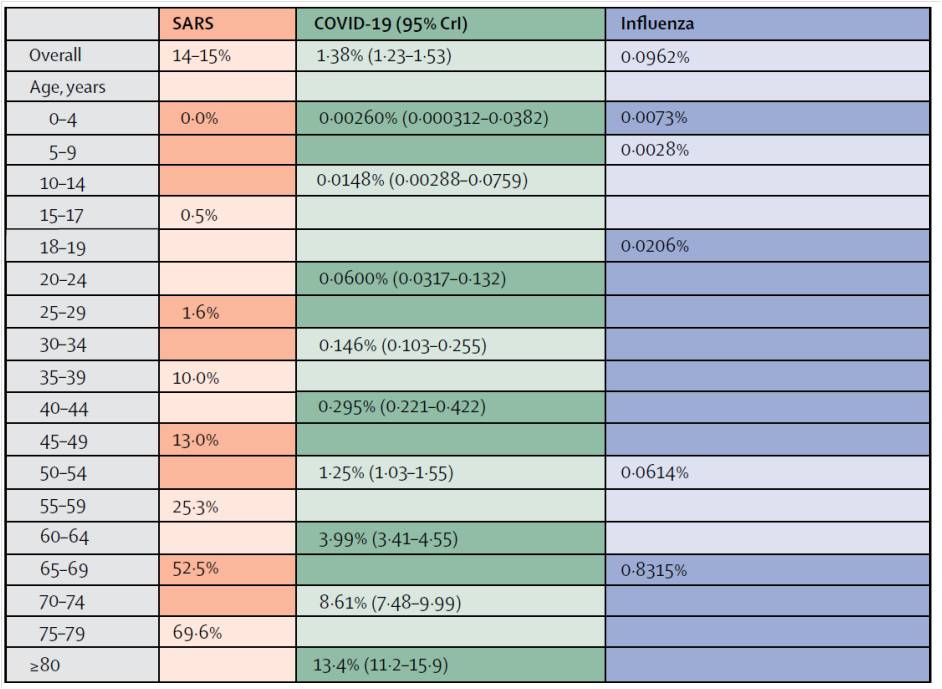
Une récente étude du Lancet[3] s’est attelée à la tâche complexe de déterminer les taux de létalité du COVID-19. En utilisant les données disponibles en Chine et dans 37 autres pays, les auteurs ont réussi à calculer une estimation de ces deux taux en fonction de l’âge. Celui-ci serait de 1,38% pour le taux de létalité par cas et de 0,657% pour le taux de létalité par infection. Par ailleurs, ce taux variait fortement en fonction de l’âge, n’atteignant respectivement que 0,318% et 0,145% chez les moins de 60 ans et 6,38% et 3,28% chez les plus de 60 ans. Les plus vulnérables étaient les plus de 80 ans qui avaient respectivement un taux de létalité par cas et par infection de 13,4% et de 7,8%. Les taux de létalité généraux ne sont donc pas aussi catastrophiques que ce que l’on en voit en divisant simplement l’important nombre de décès par le nombre de cas connus, faibles par rapport à la réalité. Toutefois, comme nous le rappelle un autre chercheur du Lancet, comparer le COVID-19 à une grippe serait malhonnête car le COVID-19 est beaucoup plus mortel, et ce dans presque toutes les tranches d’âge[4] :
La troisième étude marseillaise
Les résultats
Maintenant que le contexte est bien établi, parlons de la dernière étude de l’IHU Marseille[5]. Celle-ci ne se résume, à l’heure d’écrire ces lignes qu’à un maigre abstract et un tableau de données. Cette prépublication porte sur 1061 patients âgés en moyenne de 43,6 ans et en légère majorité féminins (53,6%). Parmi ceux-ci, 91,7% ont obtenu une PCR négative en 10 jours, 2,92% ont dû être hospitalisés de manière prolongée (>10J), 0,94% ont été transférés aux soins intensifs et 0,47% sont décédés. Les patients décédés avaient entre 74 et 95 ans. Les auteurs signalent enfin qu’une mauvaise évolution clinique était significativement associée à l’âge, à une maladie initialement plus sévère et à des concentrations plus faibles en hydroxychloroquine. En outre, une mauvaise évolution clinique était également associée à l’usage de β-bloquants et de sartans, deux médicaments utilisés pour l’hypertension.
Un traitement qui ne soigne que les gens qui ne sont pas malades
Passons rapidement sur le premier constat et le plus important de tous : il n’y a aucun groupe contrôle. Aucune comparaison directe n’est donc possible et toute la malhonnêteté du papier provient du fait qu’il cherche à nous faire comparer ce 0,47% au taux de mortalité par cas du reste de la France ou du monde. Or, dans un tweet, le Pr. Raoult s’est fendu que Marseille ait le taux de dépistage le plus élevé du monde.

En pratique, il a donc accès à une partie beaucoup plus large de l’Iceberg, celle des cas les plus faibles voire asymptomatiques qui seraient passés entre les mailles du filet ailleurs. Il est donc logique que la mortalité soit bien plus faible à Marseill. Si on regarde son échantillon, outre un âge moyen de 43,6 ans, on remarquera un score clinique de gravité faible pour 95% des patients et un scanner thoracique normal ou très légèrement anormal dans 77,3% des cas. Autrement dit, les auteurs ont un échantillon de patients jeunes, peu ou pas malades et se réjouissent qu’ils ne meurent pas grâce à leur traitement. Partout ailleurs que dans cet institut, ces patients auraient été traités à la maison avec du Doliprane et auraient sans doute connu la même évolution. Notons à ce titre que la mortalité de 0,47% est à mettre en lien avec la mortalité par cas attendue de 0,32% pour les moins de 60 ans[3], qui représentent la majorité de l’échantillon marseillais. Une remarque partagée par Prescrire qui cite le taux de létalité par infection de 0,37% mis en évidence dans la commune allemande de Gangelt[6]. Une fois encore, sans groupe contrôle, aucune comparaison directe n’est possible, mais la mortalité n’est pas inférieure à celle attendue.
Au niveau virologique, nous rappellerons l’étude de Liu[7] qui montrait que, sans traitement, 90% des formes modérées avaient une PCR négative dans les 10 jours suivant l’apparition de la maladie. Les chiffres annoncés sont ici de 91,7% soit exactement la même chose que sans HCQ+AZ. De plus, la durée moyenne entre le début des symptômes et le début des traitements était de 6,4J. Cela signifie que le J10 de l’étude correspond en moyenne au J16 des symptômes soit bien après les 90% de négativité décrits par Liu. On aurait pu s’attendre à des résultats encore meilleurs et on n’est pas très loin de l’adage : « Un rhume bien traité, ça dure une semaine. Un rhume non traité, ça dure 7 jours. »
En outre, le fait que les patients aient attendu en moyenne 6,4 jours entre les premiers symptômes et le début des traitements permet de relativiser l’affirmation souvent entendue selon laquelle il faudrait utiliser le protocole marseillais dès le tout début de la maladie pour éviter les complications. D’autant plus que les patients dont l’état a empiré n’ont pas reçu le traitement plus tard que ceux qui ont guéri (5,9 jours pour ceux ayant mal évolué contre 6,5 jours pour ceux qui ont guéri ; différence non statistiquement significative). Ces résultats suggèrent donc que commencer ce protocole plus tôt n’a pas d’impact sur l’évolution des patients, contrairement à ce qui est fréquemment asséné.
Aucune analyse statistique digne de ce nom
Au niveau des statistiques employées, celles-ci sont très maigres et je ne prendrai pas la peine de dresser une liste exhaustive de tout ce qui ne va pas. Commençons par le fait qu’on n’ait aucune idée des critères d’inclusion alors que seuls 1061 patients sont pris en compte sur 3155 patients positifs passés à l’IHU Marseille durant l’étude. Pourquoi les 2000 autres n’ont-ils pas été inclus ? C’est une information que l’on devrait déjà avoir à ce stade puisque les critères d’inclusion sont (normalement) définis avant une étude.
En outre, aucune analyse statistique multivariée n’a été réalisée. En français, cela signifie que les auteurs ont regardé les variables une par une plutôt que d’en prendre plusieurs en compte à la fois et d’ajuster pour les variables confondantes. Par exemple, ils ont mis en évidence que l’usage d’anti-hypertenseur était associé à une mauvaise évolution clinique. Est-ce dû aux anti-hypertenseurs en eux-mêmes ou au fait qu’ils sont donnés à des patients hypertendus, lesquels ont plus de chance d’avoir une forme plus sévère ? Une bonne analyse statistique aurait répondu à la question, mais c’était trop demander. Dans le même ordre d’idée, de plus faibles concentration en HCQ sont associées à une moins bonne évolution clinique mais sans prendre en compte les autres facteurs, impossible de savoir si c’est la concentration en HCQ qui est en cause ou s’il y a un facteur confondant derrière. Enfin, il est étonnant qu’ils n’aient mesuré que les concentrations en hydroxychloroquine et non celle en azithromycine alors que, d’après les auteurs, c’est l’association des deux molécules qui serait efficace.
Conclusion
Cette étude n’apporte rien de plus par rapport aux précédentes. L’intérêt d’avoir des données sur autant de patients est entaché par l’absence de groupe contrôle et d’une réelle analyse statistique de ces données pour déterminer les facteurs de mauvaise évolution clinique.
Rien à partir des données publiées jusqu’à présent par l’équipe marseillaise n’autorise à affirmer que le traitement permet d’éviter des complications ou qu’il raccourcit la durée de contagiosité. En attendant des éléments probants, prescrire un médicament aux bénéfices inconnus et aux risques bien établis à des patients qui guériraient spontanément dans l’écrasante majorité des cas serait irresponsable.
Références
1 Mukherjee S. The Emperor of All Maladies: A Biography of Cancer. New York (USA): : Scriber 2010.
2 Tisdale JE. Drug-induced QT interval prolongation and torsades de pointes: Role of the pharmacist in risk assessment, prevention and management. Can Pharm J (Ott) 2016;149:139–52. doi:10.1177/1715163516641136
3 Verity R, Okell LC, Dorigatti I, et al. Estimates of the severity of coronavirus disease 2019: a model-based analysis. The Lancet Infectious Diseases 2020;0. doi:10.1016/S1473-3099(20)30243-7
4 Ruan S. Likelihood of survival of coronavirus disease 2019. The Lancet Infectious Diseases 2020;:S1473309920302577. doi:10.1016/S1473-3099(20)30257-7
5 Million M, Lagier J-C, Gautret P, et al. Early treatment of 1061 COVID-19 patients with hydroxychloroquine and azithromycin, Marseille, France (pre-print). 2020.
6 Covid-19 et hydroxychloroquine : pas encore de résultats probants. https://www.prescrire.org/fr/203/1845/58630/0/PositionDetails.aspx?fbclid=IwAR1nYJ4TxTlCPUhkNpmNTx-IAIXJkeHqCThuK2i7yRW40VIk-n9rEdQe-pk (accessed 13 Apr 2020).
7 Liu Y, Yan L-M, Wan L, et al. Viral dynamics in mild and severe cases of COVID-19. The Lancet Infectious Diseases Published Online First: March 2020. doi:10.1016/S1473-3099(20)30232-2



Merci pour cet article ! C’est très instructif.
Ou avez vous trouvez que la combinaison de l’azythromycine et de lhydroxychloroquine est connu pour provoquer des arrêts cardiaques ?
En allant voir l’étude citée « Drug-induced QT interval prolongation and torsades de pointes: Role of the pharmacist in risk assessment, prevention and management. », elle me référe au site crediblemeds qui met l’azythromycine et l’hydroxychloroquine dans la catégorie risque connu de Torsade de Pointe ! Cependant je n’ai pas vu d’éléments, ni dans l’étude ni sur le site, indiquant que la combinaison de ces deux substances peuvent provoquer de crise cardiaque. Pourriez-vous m’indiquer où est cette information ?
Ps: je n’ai aucune expertise et ne lis pas parfaitement l’anglais, je suis juste curieux et passionné par ces sujets donc je suis probablement passé à côté de l’information..
Cet article : https://www.medrxiv.org/content/10.1101/2020.04.08.20054551v1
je cite : « Conclusions: Short-term hydroxychloroquine treatment is safe, but addition of azithromycin may induce heart failure and cardiovascular mortality »
Merci beaucoup !! Pour critiquer un peu, la référence donnée dans l’article n’est donc pas bonne ?!
Ce pré-print est un peu inquiétant pour le traitement HCQ+AZ..j’espère que le traitement n’est pas plus néfaste que bénéfique, ce serait la cerise sur le gâteau !
Bonjour !
Merci pour ce commentaire et cette question à laquelle je vais essayer de répondre au mieux.
Pour faire simple, un grand nombre de médicaments ont la possibilité d’augmenter l’intervalle QT sur l’ECG (https://upload.wikimedia.org/wikipedia/commons/0/06/QT_interval.jpg). Cet intervalle correspond au temps nécessaire à la contraction d’un ventricule et sa relaxation. Le danger devient majeur lorsque cet intervalle dépasse 500ms, mais l’on se méfie déjà à partir de 460ms.
Pourquoi est-ce dangereux ?
En temps normal, le muscle cardiaque qui vient d’être excité et de s’être contracté est en période réfractaire. Il ne sait plus répondre à un nouveau signal électrique pendant une courte période (la meilleure comparaison que j’ai en tête pour comprendre cela, c’est l’homme après l’orgasme, incapable de réagir immédiatement à une nouvelle stimulation haha).
Lorsque l’intervalle QT augmente, une partie des ventricules ne sont plus stimulables mais une autre partie l’est. Résultat, si un influx électrique arrive inopinément à ce moment et stimule les ventricules (ce qu’on appelle une extrasystole), ça part en vrille. L’activité électrique s’emballe, les ventricules battent à 200-250 à la minute, et ça peut se transformer en fibrillation ventriculaire qui équivaut à un arrêt cardiaque. En effet, les ventricules battent tellement vite que le cœur n’a plus le temps de se remplir de sang avant de l’éjecter, ce qui revient à ne plus éjecter de sang du tout, comme s’il s’était arrêté de battre. C’est la mort subite.
Tout ça, c’est de la connaissance médicale de base, niveau 3ème année de médecine, raison pour laquelle je me suis contenté de citer le premier article qui passait qui faisait une synthèse de la question. Ce sont des connaissances que l’on a a priori sur les produits, depuis des années : l’Azithromycine allonge l’intervalle QT. L’hydroxychloroquine allonge l’intervalle QT. Ce sont deux effets qui s’additionnent, ce qui risque de faire dépasser le fameux seuil de 500ms, avec toutes les conséquences cardiologiques néfastes que cela entraîne, dont la mort subite par arythmie. Au moment où j’ai rédigé cet article, l’étude publiée par Acermendax n’était pas encore pré-publiée mais cela semble confirmer ce qui était prévisible depuis le début à partir des caractéristiques des produits.
Ce qui aurait été intéressant, c’est d’avoir une idée de combien de patients ont un allongement de l’intervalle QT, ça aurait pu donner une idée de la faisabilité d’un traitement à grande échelle. Les auteurs ne fournissent pas cette information. Ils ne l’ont sciemment pas fait. Et je me permets de dire que c’est volontaire, parce que j’en ai franchement marre de cette qualité de science médiocre qui influence des décisions à l’international et met un nombre considérable de gens en danger.
Ce qui me fait dire que c’est volontaire ?
Le protocole de sécurisation de l’IHU (https://www.mediterranee-infection.com/procedure-de-securisation-de-la-prescription-du-traitement-hydroxychloroquine-azithromycine/) : ils font un ECG avant l’instauration du traitement et à J2. Très bien, honnêtement, c’est le minimum de sécurité. Mais, comme mentionné dans l’article, les résultats portent sur les patients traités durant plus de 3 jours. Ce qui signifie que TOUS les patients qui ont dû arrêter le traitement à J2 parce que ça menaçait de les tuer ont été de facto exclu de l’étude, ce qui permet de ne pas en parler. 3165 patients ont été soignés à l’IHU au moment de la publication pour seulement 1061 inclus. Sur les 2104 patients exclus sans plus de précision par l’auteur, je suis prêt à parier qu’un certain nombre d’entre eux ont été exclus sur base des résultats de l’ECG à J2. Combien ? Nul ne le sait à part les gens de l’IHU et ils ont l’air moins pressés de communiquer là-dessus que sur leurs résultats prétendument encourageants. Si l’on retire de l’étude tous les patients qui ont eu un effet indésirable majeur, le traitement a l’air beaucoup plus sûr qu’il ne l’est vraiment.
Eh bien, merci pour ces explications très claires et intéressantes !!
Donc c’est une connaissance a priori sans donnée quantitative, je comprend votre affirmation et j’accepte l’argument d’autorité (je n’ai pas les connaissances pour la remettre en question de toute façon aha) mais je reste un peu sceptique sur l’affirmation (même si l’étude citée par mendax semble la confirmer mais de ma position je ne peux rien en conclure) étant donné que le premier paragraphe de votre réponse et l’étude citée me semblent pas inviter à conclure sur les effets de l’association de ces 2 médicaments (même si implicitement on se doute que c’est un peu le cas) mais à être très prudent. Je ne comprend pas bien le terme « ce sont des effets qui s’aditionnent » dans le sens où ça pourrait « s’aditionner » comme des niveaux sonore, par exemple 50dB+50dB=53dB, ou se « multiplier » en fonction des interactions médicamenteuses par exemple..(j’imagine que c’est ce que vous vouliez dire).
Et je suis totalement d’accord avec le reste !! J’irai même plus loin, de mon point de vue il y a le côté effets indésirables à J+2 mais également les patients dont l’état c’est aggravé et qui ont pu être sorti de l’étude avant J+3 sans justification ainsi que prévoir le suivi des patients au jour 30 (peut être fait mais pas à ma connaissance).
je n’ai également pas trouvé les critères d’inclusions ou d’exclusion en-dehors de l’intervalle QT, je ne sais pas si c’est normal mais ça m’incite à me méfier encore plus..
Bonjour,
Tout d’abord bravo pour cet article (je suis tombé dessus depuis une vidéo de La Tronche en Biais).
J’ai une formation d’ingénieur et je travaille dans le domaine du BigData, et du coup, j’ai 2/3 petites notions de statistiques:
il faudrait se rapprocher d’un spécialiste en statistiques qui infirmera(je suis négatif par nature ^^) ou confirmera.
Je pars du principe que le Pr. Raoult est compétent(sinon, il ne serait pas à son poste) qu’il sait ce qu’on dit de ces publications et qu’il n’est pas un savant fou (c’est à dire qui ne doit pas exploser de rire devant un ciel orageux).
Quelques chiffres m’ont étonnés dans ce que le Pr. Raoult à transmis.
Les chiffres qu’il a pris (43 ans de moyenne d’âge et légèrement plus de femmes que d’hommes) m’ont rappelé les chiffres d’une population normale européenne.
Il a également pris des cas avec des antécédents dans une proportion à priori (je prends tout ce que je peux comme pincettes…) dans ce que j’ai pu voir, très proche de la population française (hypertension, diabète, etc.).
Mon idée est qu’il a fait un échantillon représentatif d’une partie de la population française.
Par exemple, pour une population d’environ 150 000 personnes (nombre de cas confirmés en France à l’heure à laquelle j’écris 147 101) avec un taux de confiance de 95% et des résultats avec un taux d’erreur de 3%…
1060 personnes suffises, soit exactement le nombre de personnes sur lesquels il a testé!
Il n’a pas besoin de plus de personnes car son groupe doit être composé avec des données avec le même taux de précision.
C’est identique à ce qui se fait lors des sondages INSEE par exemple.
Si on prend en compte le fait que:
_ La population française n’a pas accès à la chloroquine car interdite en vente libre depuis janvier
_ Dans son institut, il n’a pas la place donc les personnes traitées donc les personnes sont probablement rentrées chez elles et ont vécu normalement, comme tous les Français
La France (dont il a fait un échantillon) ne peut-elle pas être son groupe témoin?
Après, d’un point de vue médecine, je suis parfaitement incompétent donc je ne sais pas si ces résultats sont bons,
Mais d’un point de vue purement méthodologique/statistique, j’ai l’impression que ça se tient (encore une fois avec des résultats avec un taux de confiance de 95% et à 3% prêts).
A confirmer auprès des gens qui savent, je ne suis qu’un humble et ridicule petit Padawan.
PS: chez moi, le captcha est en vrac et ne s’affiche qu’à moitié…
Ce qui n’est pas comparable avec la population française, c’est le nombre de personnes infectées. Raoult teste à tour de bras (et c’est bien) et inclut dans son étude 95% (1008 sur 1061) de gens testés positifs mais avec peu ou pas de symptômes. Dans le reste de la France, ceux-là dans leur grande majorité ne sont pas testés puisqu’il ne développe pas de symptômes suffisamment grave pour qu’on leur conseille d’aller à l’hôpital.
Extrapoler cette population non détectée est le seul moyen d’estimer le taux de mortalité réel du à la maladie. L’étude du Lancet montre qu’en le faisant on trouve un résultat équivalent à celui fièrement afficher par Raoult et son équipe. Ils l’attribuent à leur traitement sans démontrer qu’il serait différent (plus élevé) avec un autre traitement ou même sans traitement…
Bonjour !
Merci pour ce commentaire et ces compliments 🙂
Je n’ai pas de problème avec la représentativité de l’échantillon, laquelle semble plutôt correcte en première intention. J’irais même jusqu’à dire que j’ai le problème inverse : l’échantillon est trop représentatif 😀
Comme dit dans l’article, les chiffres que l’on a actuellement sur l’infection COVID-19 en France (ou ailleurs) ne sont pas représentatifs de la réalité : seuls les formes graves sont testées, ce qui biaise totalement les chiffres de mortalité à l’échelle du territoire puisqu’on ne voit de l’Iceberg COVID-19 que sa pointe menaçante, pas la masse immergée des cas indolents. Pour te donner une idée, on a une maladie dont le facteur de risque principal de sévérité semble être l’âge. Or, si je me fie au bulletin épidémiologique officiel (https://www.santepubliquefrance.fr/maladies-et-traumatismes/maladies-et-infections-respiratoires/infection-a-coronavirus/documents/bulletin-national/covid-19-point-epidemiologique-du-16-avril-2020) l’âge moyen des cas positifs est de…61 ans, avec 92% des décès qui surviennent après 65 ans.
Donc, oui, il a un échantillon sans doute plutôt représentatif de la réalité de l’infection, laquelle est actuellement surestimée, mais pas un échantillon qui permet d’évaluer une quelconque efficacité du traitement.
Pour la question de savoir si son échantillon peut servir de groupe témoin, il faudrait que son protocole n’ait aucun effet bénéfique ni négatif, y compris un effet placebo. Sinon, par définition, ce n’est pas un groupe témoin.
Si je n’ai pas répondu à ta question, n’hésite pas à me le faire savoir, j’essayerai d’éclaircir !
Au plaisir
Merci pour le temps consacré à la réponse (et une réponse à 3h39 si l’heure est juste), elle est très claire.
J’espère qu’elle ne rogne pas sur le temps de repos d’un soignant!
Je suis intrigué par la méthodologie employée(qui ne peut pas être le doigt mouillé car interdit depuis le covid pour des raisons évidentes d’hygiène 🙂 ).
Bien évidemment, lorsque sortira la publication, ce sera certainement plus clair: ce n’est pas avec 2 pages d’extraits et 180 caractères qu’on peut tout préciser…
Bonjour,
Je viens de voir le Pr Montagnier ce matin dans l’Heure des pros sur Cnews.
Il raconte que le covid-19 serait une fabrication artificielle à partir d’un coronavirus et de brin de nucléotides du VIH dans le but de faire un vaccin et il y aurait une sorte de complot mondial pour cacher l’information et que les antennes 5G à Wuhan aurait contribuer à amplifier la gravité du virus.
J’en peux plus. Avec Raoult et Montagnier, j’ai honte de la recherche française que je croyais de haut niveau.
Help Help Help
Cordialement.
N’ayez pas honte de Raoult « Il est aujourd’hui catalogué comme l’un des meilleurs chercheurs français, classé dans le trio de tête pour ses nombreuses publications dans de grandes revues scientifiques et médicales. Sa grande fierté, c’est sans doute l’institut hospitalo-universitaire “Méditerranée Infection” dans lequel, à la tête de 800 collaborateurs, il travaille sur une impressionnante collection de bactéries et de virus tueurs. Dans son “bébé”, cet institut qui a déjà réussi à identifier plus d’une centaine de nouveaux agents pathogènes, il est perçu comme un chef de bande au milieu de ses équipes dont certaines lui sont fidèles depuis plus de 30 ans »et pourquoi avoir honte du Pr. Montagnier car simplement c’est: »Prix Nobel de physiologie ou médecine, Prix Gairdner, Prix Albert-Lasker pour la recherche médicale clinique »; votre « HONTE » est quelque peu excessive et surtout déplacée (qu’avez-vous apporté à la recherche de votre coté ? pour avoir cet avis si tranché ?) vis à vis de ces 2 sommités.
Moi, je ne crois ni l’un, ni l’autre mais je dis : RESPECT et je suis fier qu’ils soient Français !
Cet article est forcément erroné.
En effet je lis : « Il est donc logique que la mortalité soit bien plus faible à Marseill ». Complot ! Hérésie ! Blasphème !
La préfecture des Bouches-du-Rhône s’appelle en effet « Marseille » et non « Marseill ».
Bon, mais à part ça : pédagogique, instructif et convaincant.
Merci pour cet article apportant des éléments concrets permettant de prendre du recul sur cette maladie !
Par curiosité, quel est l’intervalle de confiance sur les chiffres présents dans l’étude du Lancet (i.e. les taux de létalité par cas et par infection) ?
Bonjour,
d’après l’article du Lancet qui contient le tableau
https://www.thelancet.com/journals/laninf/article/PIIS1473-3099(20)30257-7/fulltext
Pour le SRAS, tous les cas ont été dénombrés: https://onlinelibrary.wiley.com/doi/full/10.1046/j.1440-1843.2003.00518.x
Pour l’Influenza, cela vient de:
https://www.cdc.gov/flu/about/burden/2018-2019.html
avec un intervalle de confiance de 95%
De ce que j’ai compris, ils on fait une analyse bayesienne donc on a pas un intervalle de confiance mais un intervalle de crédibilité à 95% (95% credible interval).
Je te donne les résultats sous cette forme: taux de letalite par cas [intervalle de crédibilité à 95%]/ taux de letalite par infection [intervalle de crédibilité à 95%].
Donc pour tout âge confondu on a 1.38% [1.23–1.53]/ 0.657% [0.389–1.33], pour les moins de 60ans on a 0.318% [0.274–0.378]/ 0.145% [0.0883–0.317], pour les plus de 60ans on a 6.38% [5.70–7.17]/ 3.28% [1.82–6.18] et pour les plus de 80ans on a 13.4% [11.2–15.9]/ 7.80% [3.80–13.3].
Merci à tous les deux !
Au vue des données, nous sommes sur quelque chose tenant la route 🙂
J’ai lu l’étude (merci de corriger la référence comme le demande Benjamin – ce serait plus rigoureux – « charité bien ordonnée commence par soi-même »).
Comme le signale Benjamin c’est un pre-print « non peer reviewed ».
Cela reste intéressant (comme tout pre-print) car en ces temps d’urgence toute information qui présente les apparences de pertinence doit être prise en compte.
A noter que l’étude utilise comme référence des patients sous HCQ pour des maladies chroniques et qui ont été amenés à prendre de l’AZ « en plus ». On parle aussi de traitement assez long. Quid de l’impact de l’usage prolongé sur l’impact ?
Néanmoins, c’est un appel à la prudence qui mérite d’être entendu, mais de là à affirmer que qu’il s’agit de « médicaments connus pour provoquer des arrêts cardiaques lorsqu’ils sont utilisés ensemble ». Cela me semble aller un peu vite en besogne et, à ce titre, est aussi critiquable que certaines affirmations péremptoires justement reprochées à Raoult et son équipe.
Car ce risque ne semble pas si connu que cela (ce qui en aurait rendu l’usage criticable dans un cadre clinique). Mais cet article n’est paru que le 10 avril… alors que par ailleurs, des études antérieures n’indiquaient pas ce risque (doi: 10.1517/17425255.2011.598506)
Il ne faut toutefois pas nécessairement jeter le bébé avec l’eau du bain. Les études « avec groupe de contrôle » ne sont pas toujours la panacée (ni toujours faisables) et les études dites « observationnelles » peuvent aussi avoir leur intérêt.
Je renvoie à cet égard à l’article paru dans le New England Journal of Médecine 2017 « Evidence for Health Decision Making — Beyond Randomized, Controlled Trials » qui met en perspective les différentes méthodes permettant de prendre une décision éclairée en terme de traitement médical – (DOI: 10.1056/NEJMra1614394 – https://www.nejm.org/doi/full/10.1056/NEJMra1614394)
Et sur les limites des études randomisées, je recommande l’article « Parachute use to prevent death and major trauma when jumping from aircraft: randomized controlled trial » paru en décembre 2018 dans le British Medical Journal, qui présente, non sans humour, les limites des tests randomisés (BMJ 2018;363:k5094 – http://dx.doi.org/10.1136/bmj.k5094
Bonsoir,
Voir mon commentaire plus haut 🙂
En résumé de ce que j’ai écrit : je ne citais pas cette étude, je ne l’avais d’ailleurs pas lue au moment d’écrire cet article. « Médicaments connus de longue date pour provoquer des arrêts cardiaques lorsqu’ils sont utilisés ensemble » n’était sans doute pas la formulation la plus rigoureuse, puisqu’on les a peu utilisés ensemble, justement au vu de leurs risques potentiels en association. Ce que je voulais dire, c’est qu’il s’agit de connaissances médicales de niveau de 3ème année de médecine de savoir qu’il ne faut pas mélanger sciemment deux médicaments qui allongent le QT car cela peut finir en arrêt cardiaque. Or, ce sont deux médicaments connus pour allonger le QT et l’effet est additif. C’est un risque prévisible et connu. Pour plus de détails, voir le commentaire que j’ai déjà rédigé à ce propos 😉
Pour les deux articles que tu cites, je suis totalement d’accord avec eux, sans que cela change une ligne de ce que j’ai écrit à ce sujet.
En effet, les études cliniques randomisées ne sont pas la seule manière d’obtenir des données importantes. Il y a énormément de types de recherches différentes avec leurs forces et leurs faiblesses. Même le meilleur essai clinique possible aura des limitations. Par ailleurs, les conditions parfaites d’un essai clinique ne reproduisent pas la réalité médicale, a fortiori en médecine de ville où je pratique. Tout l’art consiste donc à combiner les données existantes, l’expérience clinique et les particularités et envies du patient pour prendre la meilleure décision possible. Je cite ici la conclusion de l’article avec laquelle je suis parfaitement d’accord : « The goal must be actionable data — data that are sufficient for clinical and public health action that have been derived openly and objectively and that enable us to say, “Here’s what we recommend and why.” »
A l’heure actuelle, nous n’avons pas de données suffisantes pour entreprendre une action de santé publique. Rien qui nous permette de dire « Voilà ce que nous recommandons et pourquoi ». Dans ce cas précis, un essai clinique randomisé me semble indispensable et réalisable. On ne manque pas de patients à recruter, différemment à une maladie grave, et puisque tous les patients qui survivent guérissent spontanément, il n’y a pas d’autre solution pour évaluer l’efficacité, a fortiori sur les formes légères. Après, comprenons-nous bien, si une étude observationnelle bien faite montrait que les patients en soins intensifs sous Machinbudol avaient 2% de mortalité, je n’irais pas écrire « Meh, ça ne vaut rien, il faut un RCT ». Je soulignerais le fait que le niveau de preuve reste plus faible qu’avec un RCT, mais si l’étude est bien menée sur tous les autres points, la différence de mortalité par rapport à celle attendue serait telle qu’on ne pourrait pas le négliger. Mais sur des patients à peine malades, avec des critères d’inclusions pas clairs et qui puent un peu, sans analyse statistique correcte, impossible de conclure.
Par ailleurs, merci pour l’article sur le parachute, sans doute l’article le plus drôle que j’ai lu de ma vie dans BMJ. Sa conclusion est la suivante : Nevertheless, we believe that such trials remain the gold standard for the evaluation of most new treatments. The PARACHUTE trial does suggest, however, that their accurate interpretation requires more than a cursory reading of the abstract. Rather, interpretation requires a complete and critical appraisal of the study. In addition, our study highlights that studies evaluating devices that are already entrenched in clinical practice face the particularly difficult task of ensuring that patients with the greatest expected benefit from treatment are included during enrolment.
Ce n’est pas une remise en question de l’utilité des études randomisées, mais c’est totalement d’application à la situation actuelle : les patients refusaient d’être randomisés dans l’étude Discovery parce qu’ils tenaient à leur HCQ. L’article montre au contraire qu’en faisant passer l’HCQ+AZ, Raoult a transformé son protocole non prouvé en parachute et que beaucoup de gens refusent désormais de sauter sans.
Pour la petite histoire, j’ai commencé à m’intéresser aux études de Raoult parce qu’avant de prescrire ce traitement à des patients ou aux gens que j’aime, je voulais être sûr de ne pas faire pire que mieux. Je voulais savoir s’il y avait des bénéfices réels et, le cas échéant, s’ils dépassaient les risques prévisibles à l’association des deux molécules. Un mois plus tard, je n’ai toujours pas la réponse, mais le faisceau d’essais cliniques et d’études diverses et variées me font de plus en plus pencher la balance en faveur du non.
on ne manque pas de patients à recruter, différemment à une maladie rare* (pas maladie grave)
Le titre est tellement juste! ❤
Ce lien est très intéressant, il résume les différentes études disponibles à ce jour et nous en apprend pas mal sur les effets indésirables du traitement HCQ+AZ principalement
https://lefigaro-fr.digidip.net/visit?url=https%3A%2F%2Fwww.hug-ge.ch%2Fsites%2Finterhug%2Ffiles%2Fstructures%2Fcoronavirus%2Fdocuments%2Fhydroxy-chloroquine_et_covid-19.pdf&ppref=https%3A%2F%2Fwww.facebook.com%2F&currurl=https%3A%2F%2Fwww.lefigaro.fr%2Fsciences%2Fchloroquine-premiers-resultats-decevants-20200417%3Futm_medium%3DSocial%26utm_source%3DFacebook%26fbclid%3DIwAR0Ap57_ZswzSyUokCP3vn3PePY1httZ9idkcxMtNCbWa3m4FWXgEkQR9Tw%23Echobox%3D1587144868.
Ce lien est l’article qui renvoi à l’étude pharmacologique ! 🙂
https://www.lefigaro.fr/sciences/chloroquine-premiers-resultats-decevants-20200417
Jolie critique je trouve, j’ai trouvé beaucoup d’arguments constructif mais je vais essayer d’être un vrai critique.
J’ai trouvé un petit point a pinailler je cite « (5,9 jours pour ceux ayant mal évolué contre 6,5 jours pour ceux qui ont guéri ; différence non statistiquement significative) », pourquoi ce n’est pas significatif ? Sur quoi basez-vous ? Voila je n’ai trouvé que ça.
Merci pour l’article sinon.
Bonjour Tom,
Merci pour ce commentaire et ce compliment !
Pour ce qui est de la différence non statistiquement significative, cela provient du tableau des résultats des auteurs : le test statistique qu’ils ont employé ne permet pas de trouver une différence statistiquement significative dans la durée moyenne, en analyse univariée (analyse une variable à la fois).
Toutefois, la durée médiane donne bien une différence statistiquement significative, avec les formes qui ont mal évolué qui ont reçu le traitement un jour plus tôt.
J’ai préféré spécifier que ce n’était pas statistiquement significatif par honnêteté intellectuelle. En effet, le fait que donner le traitement plus tôt n’avait pas d’impact sur l’évolution, voire que le contraire soit mis en évidence allait dans le sens de mon argumentation. Et je ne voulais pas surévaluer le niveau de preuve statistique d’un argument « en ma faveur », ce qui serait hypocrite avec le message de rigueur et de transparence que j’essaye de transmettre 🙂
Surtout que, comme dit dans l’article, en l’absence d’analyse multivariée (prenant plusieurs variables en compte), même une différence significative avait des chances de ne pas l’être réellement. Et, comme de juste, celle-ci ne l’est pas dans l’analyse multivariée qu’ils ont publiée hier (même si cette analyse semble avoir été faite avec les pieds puisqu’aucun des facteurs de risques connus n’était significatif, y compris diabète et hypertension et qu’ils donnent très peu de détails sur l’élaboration de leur analyse)
À ta disposition si des clarifications supplémentaires sont nécessaires,
Maxence
Bonjour,
Je ne suis pas du tout d’accord avec l’interprétation des données que vous faites de l’étude Liu. Pour avoir relu leur document sur le lancet, a aucun moment, il est indiqué que 90% des patients guérissaient sous Paracetamol. C’est un raccourcis.
Alors certes les deux études présentent des biais, mais le pire ce serait d’en faire une interprétation rapide comme la vôtre. Selon mon opinion, ces deux « observations » (celle de Liu et celle de Raoult) n’ont pas besoin d’être interprétées, laissons leur juste le mérite d’exister. Nous ne pouvons, ni avec l’une, ni avec l’autre, tirer des conclusions. Des fois, il faut savoir « ne pas avoir d’opinion » sur les choses. Nous ne sommes pas plus bêtes à nous taire, attendre et réfléchir.
Bonjour Anthony,
Merci pour votre commentaire !
Je n’ai pas dit qu’ils guérissaient sous Paracetamol, mais je reconnais volontiers que c’était un raccourci de dire qu’ils n’avaient pas reçu de traitement puisque Liu et al ne précisent pas le traitement qu’auraient reçu les patients. Toutefois, s’agissant de patients recrutés en début de pandémie (entre le 21/01 et le 04/02), soit bien avant les interventions et études de Raoult, on peut affirmer qu’ils n’ont pas reçu le protocole marseillais.
Et ce que dit l’étude, mot pour mot, c’est : « Mild cases were found to have an early viral clearance, with 90% of these patients repeatedly testing negative on RT-PCR by day 10 post-onset. » soit « Nous avons découvert que les formes modérées avaient une clairance virale précoce, avec 90% de ces patients testés négativement à plusieurs reprises au dixième jour après le début de la maladie »
La raison pour laquelle je cite cet article, c’est parce que l’équipe de Raoult présente ce chiffre de 91,7% comme étant une preuve de l’efficacité de leur protocole, alors qu’un tel chiffre a déjà été observé en l’absence de leur protocole.
Quant au reste, je suis d’accord avec vous, du moins en partie. Je pense que l’interprétation est toujours nécessaire, sinon on n’a que des données et on n’en fait rien. Je pense toutefois qu’il faut éviter de les surinterpréter alors que nos connaissances sont encore très lacunaires. Néanmoins, cette prudence vis-à-vis de la surinterprétation n’a pas été respectée par Raoult et cela a des conséquences à l’échelle mondiale.
Au plaisir,
Maxence
Maxence, j’ai une question qui me taraude. Tu mets en relation les 0.47% de Raoult qui est un taux SUR TOUTES TRANCHES D’ÂGES en sachant que les 8 morts ont tous plus de 75 ans, avec les 0.32% de l’étude publiée dans le Lancet SOUS LES 60 ANS.
Or a priori si je ne m’abuse, si on ne prenait que la tranche en dessous de 60 ans dans les deux études (Raoult d’un côté, Lancet de l’autre) ne devrait-on pas comparer du coup 0% du côté de l’IHU (puisque personne n’est mort en dessous de 60 ans) et 0.32% du côté de l’étude du Lancet ?
Bonjour !
Très bonne remarque, en effet ! Je voulais mettre en avant l’importance pour ses chiffres positifs d’avoir une cohorte plus jeune et asymptomatique. Cette comparaison me semblait pertinente à ce titre pour montrer que la moyenne d’âge assez jeune de ses patients jouait pour beaucoup dans ses chiffres. Néanmoins, il est vrai que comparer le taux avant 60 ans du Lancet avec ses chiffres n’est pas exact vu qu’il y avait des patients plus âgés que 60 ans. Le chiffre allemand de 0,37% de la commune de Gangelt serait sans doute une meilleure comparaison.
Par contre, depuis la publication de cet article, la version définitive de l’article est sortie et la cohorte en question est désormais à 0,75% de mortalité suite au décès de patients en soins intensifs depuis lors. Par ailleurs, les auteurs mentionnent qu’un deuxième patient de la cohorte de 80 patients de la deuxième étude est décédé, ce qui porte la mortalité de cette cohorte à 2,5%. Enfin, 5,6% des patients d’une autre cohorte de l’AP-HM de 107 patients ayant reçu > 3J deHCQ/AZ sont décédés. Les auteurs mentionnent donc qu’en additionnant toutes ces cohortes, on se retrouve avec 1,3% de mortalité après > 3J de HCQ/AZ.
Enfin, depuis la publication de cet article, une étude française a fait le même travail que le Lancet et estime que le taux de létalité par infection en France serait de 0,53% (https://hal-pasteur.archives-ouvertes.fr/pasteur-02548181)
En somme, c’était effectivement une imprécision de ma part et vous la soulevez avec justesse, mais je maintiens le fond de ce que je voulais montrer avec ce chiffre : en dépistant massivement, il a accès à une population en meilleure santé et plus jeune que celle habituellement dépistée (la moyenne d’âge des dépistés est de 61 ans en France si j’ai bonne mémoire), ce qui donne donc un taux de mortalité plus proche de la réalité du virus, sans que l’on puisse l’imputer à une efficacité du traitement.
Au plaisir,
Maxence
Le terme « imprecision » n’est pas digne d’un zététicien qui se respecte. Il serait plus adéquat de dire : Interprétation des données volontairement biaisé dans le but d’appuyer notre argumentation.
Bizarement, à la lecture de ce billet, c’est ce même sentiment « d’imprécision » qui semble se dégager de l’étude marseillaise… comme Jésus disait dans son sermon sur la montagne : « Pourquoi vois-tu la paille qui est dans l’oeil de ton frère, et pourquoi n’apperçois-tu pas la poutre qui est dans le tien? »
Amen
Bonjour Maxence, merci pour ton éclairage. J’ai regardé les chiffres de la nouvelle étude et j’ai bien vu les valeurs que tu cites mais dans le tableau ces valeurs sont associées à CFR (Case Fatality Rate ?). On parle de CFR ou de IFR ? Si je comprends bien l’idée de la tromperie, serait que l’IHU, grâce à ses tests massifs est capable de savoir avant tout le monde le vrai IFR et d’utiliser l’ignorance des autres et le temps pour publier des informations à leur avantage, uniquement pour attirer la lumière sur eux ?
Bonjour,
On parle bien de l’IFR, d’ailleurs on retrouve cette phrase dans l’article : » The overall probability of death among those infected (the Infection Fatality Ratio, IFR) is 0.53% (95% CrI: 0.28-0.88), ranging from 0.001% in those under 20y to 8.3% (95% CrI: 4.4-13.9) in those >80y (Figure 2D, Table S2) »
Et, oui, l’idée de la tromperie est effectivement celle-là. Après, je ne pense pas qu’ils aient le vrai IFR, pour cela il faudrait que toutes les personnes infectées se soient fait dépister, mais il est certain qu’ils sont beaucoup plus proches de ce chiffre que n’importe qui ailleurs. Est-ce que c’est volontaire, c’est impossible à affirmer comme cela, mais je ne parviens pas à imaginer qu’ils ne soient pas conscients d’une réalité aussi simple que : « plus on dépiste des cas légers et plus le pourcentage de patients qui décèdent sera faible ».
Avez vous les même genre de séries fournies par l’Inserm ou d’autres ?
Où comme celles ci : https://www.mediterranee-infection.com/covid-19/ ?
Ainsi que leur nombres de test, effectués et positif, comparables à ceux de l’IHM ?
Parce qu’ils ne publient RIEN, aucun résultat intermédiaire pourtant promis vers le 8/4.
Il n’ont fait la première image du virus qu’un mois après l’IHM.
Pareil pour le début de commencement d’une étude.
Aucun vilain complot ne les a empêché de commencer tout début mars !
Ces données pourraient permettre d’avancer puis qu’ils ont des groupes de contrôle !
Ils se réveillent au milieu de la bataille, travaillent comme des pieds, repoussent toujours les delais.
Bref ils n’ont rien de mieux que cette publication insuffisante de l’IHM pour trancher.
C’est le cancre qui n’a rien fait, qui critique le 1er de la classe parce qu’une fois il rend un travail non fini.
Quelle excuse leur trouvez vous pour cette étalage de nullité qui nous vaut un prolongement de confinement qui mettra un très grand nombres de gens au chomage ou les ruinera ?
Les chiffres sur le site de l’IHM sont bidons.
https://archive.vn/https://www.mediterranee-infection.com/covid-19/
Comparez le 8 avril à aujourd’hui et regardez combien de patients sont « non traités ». Grosso modo, ils comptent toute personne ayant reçu leur cocktail comme traité, mais quand il s’agît de compter les décès il faut 3 jours de traitement. Ce qui implique que si Monsieur X meurt après deux jours ou arrête après deux jours car il y a danger au niveau du coeur, puis décède il sera comptabilisé comme traité mais pas dans les décès traités.
Ce qui fait qu’on a MOINS de gens non traités en ce 12 mai qu’au 8 avril. Donc ils traitent tout le monde, et pourtant le nombre de décès continue de bien augmenter.
Article très intéressant. Une petite précision : à plusieurs reprises, vous utilisez le mot « chance » au lieu de « risque ». Chance est un anglicisme. En anglais, on peut indifféremment écrire que l’on 1 chance sur 20 millions de gagner au lot et qu’on a 1 chance sur 20 millions de mourir en passant sous une échelle. En français, lorsqu’un événement est négatif, il convient d’employer le terme « risque ».
J’attends avec impatience votre article du meme genre sur les protocoles vaccinaux. Parce que j’adhere a votre critique, mais je trouve consternant le legitimisme qui consiste a chasser en meute contre les faibles ( complotistes, raoutiens…) et a laisser avec complaisance les sociétés pharmaceutiques communiquer sur les taux de reussite sans intervenir. Prenez votre grille d’analyse sans la changer: moyenne d’age, nombre de mourants, etc… Vous allez bien rigoler.
Bonjour, article très intéressant. Mais nous sommes début février 2022 et je me dis que vous avez tous fait vos 3 doses de ‘vaccin’, non?
Je suis medecin généraliste. Alors que l’usage des antibiotiques est menacé par les résistances émergentes en raison d’une surutilisation non raisonnée, je m’étonne qu’aucune voix ne se soit élevée à propos de l’Azithromycine. Cet antibiotique large est un des derniers dont nous disposons à prendre par la bouche ( et non intraveineux) en particulier pour des maladies transmises sexuellement. Outre les effets redoutés pour la fonction cardiaque au niveau de l’individu je vois un problème de société de l’avoir « gaspillé » dans un effort de prévention très hypothétique tel que décrit plus haut. Il y a longtemps que je cherchais un endroit pour deposer ce commentaire, désolée de vous trouver si tardivement. Merci à vous et à la TEB pour ce beau travail.